Auch ein Typ-1-Diabetiker muss mal ins Krankenhaus und das nicht unbedingt wegen des Diabetes und auch nicht zwingend geplant. Felicitas beschreibt, welche Erfahrungen sie bei unterschiedlichen stationären Aufenthalten gesammelt hat.
Den nachhaltigsten Eindruck hat ein Aufenthalt Anfang 1982 bei mir hinterlassen.
Ich lerne fleißig und bereite mich auf die Abschlussprüfung meiner Ausbildung vor. In 4 Tagen muss ich dafür für 4 Monate meinen Wohnort in Richtung einer kleinen Stadt in der Eifel verlassen. Aber es kommt anders…
Entzündeter Blinddarm zur Unizeit
Mit starken Bauchschmerzen und Übelkeit beginnt der Tag. Da ich mich auch häufiger übergeben muss, fahren mich meine Eltern in die Notaufnahme des Krankenhauses, in dem ich seit Jahren in der Stoffwechselambulanz betreut werde. In der Notaufnahme gebe ich als Allererstes zu Protokoll: „Ich bin Typ-1-Diabetikerin.“
Nach einigen Untersuchungen ist klar, es ist der Blinddarm, und ich werde Patientin in der Chirurgie. Auch dort weise ich mehrfach darauf hin, dass ich Typ-1-Diabetes habe. Merkwürdig ist allerdings, dass das keine Reaktionen bei den Ärzten und den Krankenschwestern hervorruft. Eigenständiges Diabetes-Management einschließlich selbständiger Insulingabe während eines Krankenhausaufenthaltes ist noch nicht üblich.
Die Blinddarm-OP wird für den folgenden Morgen geplant, aber auch das kommt anders. Wegen zunehmender Schmerzen werde ich noch in der Nacht als absoluter Notfall in den OP geschoben. Nach der OP erklärt mir der Chirurg, der Blinddarm sei gerade noch rechtzeitig entfernt worden. So weit, so gut.
Zwei Tage nach der OP bekomme ich Fieber und muss mich ständig übergeben. Es hört auch nicht auf, als ich nichts mehr im Magen habe. Heute weiß ich: Das war eine Ketoazidose. Denn in der Chirurgie hielt man es nicht für notwendig, meinen Blutzucker zu überwachen, geschweige denn, mir Insulin zu geben. Und Selbstmanagement war noch nicht üblich und auch nicht erwünscht.
Glücklicherweise alarmiert meine Mutter den mich behandelnden Diabetologen der Stoffwechselambulanz, der dann offensichtlich ein kollegiales Gespräch mit seinem chirurgischen Kollegen führt. Trotzdem folgt auf eine Woche Chirurgie noch eine Woche in der Inneren, um die Diabetestherapie wieder in ruhige Bahnen zu bringen.
Das bedeutet für mich, erst 14 Tage später zum Abschlusslehrgang, in den folgenden 14 Tagen den Lehrstoff von 4 Wochen in den Kopf reinkriegen, damit ich die Abschlussprüfung bestehe. Ich bestehe sie, aber die angestrebte Note verpasse ich knapp.
Einige Zeit später bekomme ich zufällig den Arztbrief der Chirurgie an die Innere zu lesen. Dort steht tatsächlich, die Probleme nach der OP seien von mir verschuldet, weil ich Schokolade gegessen hätte. Das hat mich wirklich schockiert.
Diesmal geplant ins Krankhaus
Der nächste stationäre Krankenhausaufenthalt ist glücklicherweise erst 20 Jahre später erforderlich. Diesmal ist es kein Notfall, nur eine geplante gynäkologische Operation. Der einweisende niedergelassene Gynäkologe empfiehlt mir ein anderes Krankenhaus.
2002 und in diesem Krankenhaus ist das Zusammenspiel zwischen Ärzten und Patienten deutlich anders. Eine halbwegs stabile Stoffwechsellage während der OP und des anschließenden Aufenthaltes wird als wichtig erachtet. Ich werde in die OP-Planung insbesondere wegen der Medikation mit einbezogen. Außerdem bin ich selbstbewusster und gehe auch entsprechend mit meinem Diabetes um. Technisches Gerät, wie beispielsweise eine Insulinpumpe, spielt keine Rolle, noch therapiere ich mit ICT.
Im Vorfeld der OP arbeite ich mit meinem Diabetologen einen Therapieplan aus. Diesen erläutere ich mit dem Operateur und dem Anästhesisten in den Vorgesprächen und händige ihn beiden aus. Wir vereinbaren, dass ich am OP-Tag als Erste in den OP „darf“. Dadurch soll der Zeitraum mit der reduzierten Insulindosis nicht zu lange sein. Für die Zeit der OP-Vorbereitung und der Narkose gebe ich die Verantwortung an das OP-Team ab. Dieses wird darüber wachen, dass der Blutzucker in einem bestimmten Rahmen bleibt und notfalls mit Glukose oder Insulin gegensteuern. Sobald ich wieder wach sein werde, darf ich entscheiden, was auf der Grundlage der Blutzuckerwerte geschehen soll, und, wenn mir das möglich ist, selbst Insulin injizieren.
Diesmal funktioniert es prima. Alle halten sich an die Absprachen. Als ich aus der Narkose aufwache, reicht mir eine Krankenschwester mein Blutzuckermessgerät und die Teststreifen. Und die notwendige Insulinkorrektur gebe ich mir bereits selbst. Für den restlichen Aufenthalt manage ich meinen Diabetes selbstständig, nur die von mir getesteten Blutzuckerwerte werden täglich für die Patientenakte erfragt.
Jetzt auch noch das Knie
Die nächste OP steht leider schon ein Jahr später an. Anhaltende Knieprobleme enden in der Diagnose, dass die Kniescheibe wohl ein Problem hat. Ich erhalte wieder die Empfehlung für dasselbe Krankenhaus wie im vergangenen Jahr. Und auch den Therapieplan erarbeite ich vorher wieder mit meinem Diabetologen.

Glücklicherweise ist für die geplante Arthroskopie keine Vollnarkose erforderlich, sondern nur eine Spinalanästhesie. Da ich also während des Eingriffs wach bleibe, verabreden Operateur und ich, dass die beim Eingriff anwesende Krankenschwester in kurzen Abständen meinen Blutzucker kontrollieren wird und ich dann entscheide, ob ich Insulin benötige oder ggf. Glukose.
Wieder darf ich morgens als Erste in den OP. Operation selbst und Diabetesmanagement laufen wirklich prima.
Kleine Bemerkung am Rande: Das eigene Knie von innen zu sehen, ist total spannend.
15 Jahre später Diabetesfachklinik
Diese guten Erfahrungen lassen mich den nächsten Krankenhausaufenthalt entspannter angehen.
Anhaltender Stress im privaten und beruflichen Bereich haben Auswirkungen auf meinen Diabetes. Außerdem habe ich grundsätzlichen Schulungsbedarf.
Im Februar 2018 bekomme ich von meinem Diabetologen eine Einweisung für einen stationären Aufenthalt in einer Diabetesfachklink.
Das Diabetesmanagement liegt, nach Absprache mit den mich dort behandelnden Ärzten, in meiner Hand. Ich „muss“ nur zu bestimmten Zeitpunkten einen blutigen Blutzuckerwert bestimmen lassen, ansonsten reichen die Daten meines rtCGM-Systems. Seit 2014 nutze ich eine Insulinpumpe und ein rtCGM.
Natürlich stehen die klassischen Basalratentests und das Testen von Korrektur- und KE-Faktor auf dem „Stundenplan“. Daneben etliche Schulungen, unter anderem zu Ernährung, Sport und Ablegen der Pumpe, die sogar mir alter Häsin etliche neue Erkenntnisse bringen. Aber dafür bin ich auch hier.
Was mich positiv überrascht: Die Basalratentests darf ich mit dem rtCGM machen. Das ist besonders für den nächtlichen Zeitraum nervensparend. Die Daten des CGM landen seit September 2017 in einer Datenbank (mLab), die Visualisierung erfolgt über Nightscout.
Für die Basalratentests nutze ich die Darstellung der alle 5 Minuten gemessenen Gewebszuckerwerte als gepunktete Linie.
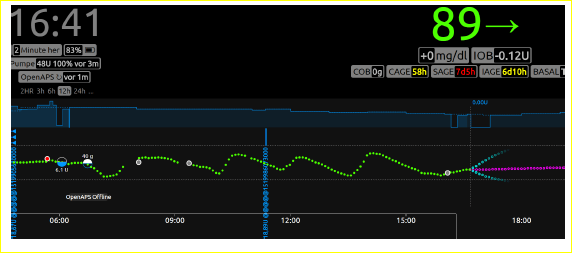
Die Basalrate wird optimiert. In der Summe wird sie um 0,57E erhöht und in den Zeitsegmenten leicht verschoben. Es ist wirklich Feintuning.
Ansonsten erhalte ich deutliche Worte, meine eigenen Ansprüche runterzuschrauben. Hinsichtlich der Therapieziele, insbesondere HbA1c-Wert, Definition des Zielbereichs und Zeit im Zielbereich, soll ich mir ernsthaft Gedanken machen, ob ich mich 24 Stunden intensiv mit dem Diabetes beschäftigen will, um optimale Ergebnisse zu haben, nämlich HbA1c deutlich unter 6,0%, Zielbereich zwischen 70 und 160 mg/dl (3,9 und 8,9 mmol/l) und Zielblutzucker von 100 mg/dl (5,6 mmol/l). Oder ob ich mit weniger Aufwand gute Ergebnisse erzielen möchte.
Denn konstant HbA1c-Werte unter 6,5% zu haben, sei völlig in Ordnung und ausreichend, um Spätschäden zu verhindern.
Auch soll ich mir mal selber auf die Schulter klopfen. Nach 47 Jahren Diabetes sind keine Spätschäden festzustellen.
Mit diesen mahnenden Worten verlasse ich nach 10 Tagen die Fachklinik wieder Richtung Heimat.
Fazit:
Diese Erfahrungen mit Krankenhausaufenthalten haben mich gelehrt, soweit wie möglich nichts dem Zufall zu überlassen und die Therapie meines Diabetes in der Hand zu behalten. Natürlich ist man nicht davor gefeit, unverhofft einer stationären Behandlung zu bedürfen. Und nicht in der Lage zu sein, das Diabetesmanagement alleine zu erledigen. Dafür habe ich mittlerweile schriftlich vorgesorgt. Und das Schreiben dieses Artikels hat mich angeregt, ein kleines Notfallpäckchen für alle Fälle griffbereit zu haben.
Mit Hilfe des DDG-Zertifikats „Klinik für Diabetespatienten geeignet“ ist es inzwischen leichter herauszufinden, welche Kliniken eine gute Diabetes-Versorgung gewährleisten.


Fall Eins: Ich komme mir vor wie zuhause. Nicht umsonst geht der blöde Spruch rum. Chirurg zum Internist (Diabetologe): “Wo nichts geschnippelt wird ist kein Patient!” Also mit anderen Worten, Diabetes ist keine Krankheit. Teilweise richtig. Diabetes ist nur eine Stoffwechselstörung, die allerdings behandelt werden muss.
Wie heißt es so schön: Krankenhäuser sind potenzielle Gefahrenquellen für Diabetiker! Wie wahr. Mir hat man auch mal im KH einfach 10 IE Altinsulin gespritzt, weil mein Zucker zu hoch war. Ich konnte gar nicht so schnell reagieren, wie die Spritze schon in meinem Bein war und ich konnte mich nach OP ja kaum bewegen . Ich schrie: ” Stopp! 10 Einheiten sind viel zu viel!” Doch da war die Spritze schon drin. Also fing ich schon mal an , Traubenzucker in Mengen aus der Schublade zu essen ( Würg) zu essen denn 2 Einheiten hätten für mich völlig gereicht. ZUm Glück war die Schublade voll. Am nächsten Tag stand mein Frühstück da , doch niemand brachte mir Insulin. Ich fragte nach und erhielt folgende Antwort: ” Heute kriegen Sie kein Insulin. Ihr Zucker ist zu niedrig!”. (ER lag bei 80 und war somit perfekt). Ich protestierte lautstark und durfte sann mit einem armen AIP-ler um die Dosis verhandeln. Danach habe ich auf eigene Verantwortung das Krankenhaus verlassen und bin woanders hin gegangen. Das war 1987 in Düsseldorf – soviel dazu. Ein anderes mal, nach einer Blinddarm -OP wurde ich nachts geweckt weil Menschen an meinem AArm rumfummelten. Ich wachte auf und sah eine Krankenschwester. Ich fragte:”Was tun Sie da?”, die Antwort: “Sie kriegen eine Traubenzuckerspritze,. ihr Zucker ist niedrig!” ( ER lag bei 65!!!) Zum Glück konnte ich Sie davon überzeugen, dass ein kleines Glas Traubensaft reicht… aber anstrengend war es dennoch ( das war 1989) Ob es heute anders ist? Ich kann es nur hoffen und dennoch bin ich heute so wachsam und gehe nie ohne doppelten oder dreifachen Boden ins Krankenhaus!
Der gefährlichste Ort auf der Welt für einen gut eingestellten Diabetiker scheint in der Tat das Krankenhaus zu sein. Ich bin 74 Jahre alt und habe seit 62 Jahren Diabetes Typ I mit einem HbAc1-Wert von 6,0, versorge mich selber mit Basal und Bolus (Levemir und Humalog). Nach einer Darm-Spiegelung im Vorjahr plagte mich wenig später erstmals im Leben eine Verstopfung. Medikamente vom Hausarzt halfen zwei Wochen lang nicht. Also ab ins Krankenhaus. Hier begann die Tortur: Sämtliche Abteilungen „durften“ mich ab Donnerstag untersuchen, nur die Verstopfung wurde 5 Tage lang nicht beseitigt. Erst ein Oberarzt befreite mich am folgenden Montag dann von der Pein. Am schlimmsten aber war die junge Stationsärztin: Sie ordnete an, dass mir sämtliche Diabetes-Utensilien weggenommen wurden. Dann stufte sie mich kurzerhand als Diabetes-Typ II ein und ließ nur noch Actrapid-Kurzzeit-Insulin spritzen. Grund? Nachts war der Zuckerwert auf ca. 80 abgesunken. Das ginge nicht, und Autofahren sei mir künftig untersagt. Ich diskutierte verzweifelt dagegen an. Aber das klappte nicht. Folge: die Zuckerwerte stiegen (was Wunder?) auf 600 und mehr an, Mahlzeiten-Insulin war ja untersagt. Die Nachtärzte waren ebenfalls verwundert, durften aber die „Befehle“ der Stationsärztin natürlich nicht korrigieren. Erst der Oberarzt brachte bei der Montags-Visite wieder Ordnung in die Sache und wies die untergebene Stationsärztin sehr böse darauf hin, dass die Meinung eines langjährigen Diabetikers durchaus bei der Therapie berücksichtigt werden dürfe. 5 Minuten später hatte ich alle meine Diabetes-Utensilien zurück und brachte meine Zuckerwerte innerhalb eines Tages wieder auf Normalwerte zurück. Umgehend habe ich mich dann selber „entlassen“. Noch heute (ein halbes Jahr danach) leide ich unter den Folgen dieser Krankenhaus-Attacke auf meine Gesundheit.
Da fehlen einem doch wirklich die Worte bei diesen Schilderungen .
Da waren meine beiden letzten Aufenthalte doch wirklich entspannt. Beim 1.gab ich dem Personal die Werte durch und gut war’s. Beim 2. hat das Personal gemessen, weil mir pünktlich vor Op der allerletzte Sensor abfiel. Insulin hab ich selbst gemanaged.
Prima, dass du positivere Erfahrungen gemacht hast. Ich ja mittlerweile zum Glück auch.
Hallo liebe Einser !
Schon wieder lese ich einen Bericht über über unsere Behandlung von diesen “Menschen” in Weiss. Wenn wir nicht mehr in der Lage sind unsere Behandlung selbst durchzuführen (und das machen wir alle sehr gut) wird unsere Notlage unmenschlich ausgenutzt. Die Versorgung mit Insulin wird unterbrochen wenn wir in diese Häuser kommen, wir werden vor die Alternative gestellt Operation oder Insulin und es wird uns nicht “gestattet” unsere Behandlung weiterzuführen. Seit Frederik Banting schalten diese Leute auf dumm, und fügen uns damit erheblichen Schaden zu. Wie soll irgendein Heilungsprozess einsetzen, wenn uns diese Menschen bewusst nicht entsprechend behandeln ?
Für mich gibt es dazu nur noch einen Weg. Bei Entzug der eigenen Versorgung mit Insulin werde ich Strafanzeige an alle beteiligten stellen. Es ist nichts weiter als eine Körperverletzung und Entzug der lebenswichtigen Versorgung.
Wichtig für uns ist auch, dass unsere Partner unterstützen. Wir sind ja sonst gesund, machen unsere Arbeit und sind auch für den anderen da. In diesen höchst seltenen Augenblicken müssen wir uns auf unsere Partner verlassen können. Meinen Respekt an alle die das tun, unsere Hypo-Launen ertragen, wortlos ein paar Täfelchen Traubenzucker herüberschieben und vor allem wissen wollen wie Pumpe und Spritze geht. Das ist wie ein 6-er im Lotto, wenn ihr so jemanden habt, und seid dankbar für diesen euren Partner. Habt ihr das nicht … dann gute Nacht. Keiner kann immer und überall sich selbst versorgen, und behaupten es sein nur unsere Sache.
Liebe Grüße
Jürgen Meermann
@martind021 @silvia @hajo für mich erschreckend ist, dass meine Erfahrung kein Einzelfall ist.
Schade, dass es immer noch so schlechte Erfahrungen im Krankenhaus gibt. Natürlich ist man dem System ein Stück weit ausgeliefert, aber trotzdem kann man selber so viel tun, das beweisen wir doch Tag für Tag: Mit einem erfolgreichen Diabetes-Selbst-Management; Mit der Community; Mit Druck auf Forschung und Industrie, durch den inzwischen viele technische Hilfsmittel und verbesserte Insuline für alle zur Verfügung stehen; Mit einem durch digitale Informationsmöglichkeiten gestiegenen Selbstbewusstsein gegenüber des “allwissenden Halbgotts in Weiß”. Unter dem Motto: “Selbst ist der Diabetiker” bin ich dann auch das Thema “erste OP mit Diabetes” im vergangenen Jahr angegangen, bei der ich mich einer geplanten Operation mit Lapatoromie (Unterbauchquerschnitt) im örtlichen Krankenhaus unterziehen musste.
-Gute BZ-Einstellung
Eine gute BZ-Einstellung, Normalgewicht, körperliche Fitness (durch Nichtrauchen, gesunde Ernährung, ausreichend Schlaf und Entspannung sowie Sport im Rahmen des Möglichen) und ein gepflegtes Auftreten, sollten, egal mit mit oder ohne OP, selbstverständlich sein und ermöglichen ein besseres Standing den Ärzten gegenüber.
-Informieren
Sofort nachdem ich wusste, dass es zu einem größeren Eingriff kommen würde, begann ich mit der Informationsbeschaffung durch meinen Arzt, durch OP-Erfahrungen anderer DiabetikerInnen in der Selbsthilfegruppe, durch Literatur und Internet. Dadurch wurden mir meine Ziele klar: Gezielte Auswahl des KKH, sichere Einstellung des Blutzuckers, am OP-Tag zwischen 140 und 180mg/dl, schnellstmögliche Fortsetzung des erfolgreichen, selbständiges Diabetesmanagements mit einem Zielwert um die 100 mg/dl.
-Kompetentes Auftreten, eigenes Wissen rund um den Diabetes
Schon bei der Voruntersuchung wurde meine Vermutung bestätigt, dass ich zwar gynäkologisch in besten Händen war, mich aber um mein Diabetesmanagement selber kümmern muss. Das Diabetes- Wissen der jungen Assistenzärztin erwies sich als eher rudimentär. Mit einer „alten“ sprich 50jährigen Typ 1erin, trotz Normalgewicht, körperlicher Fitness und ohne weitere Erkrankungen konfrontiert zu sein, überforderte sie offensichtlich und sie war kaum davon zu überzeugen, dass ich kein Typ 2er bin, keine Insulinresistenz habe. Fachbegriffen wie ICT, FGM, Hba1c, selbst so ein gängiges Insulin wie Novorapid schienen ihr nicht wirklich bekannt zu sein. Aber zumindest hat sie gemerkt und akzeptiert, dass ich sehr gut informiert bin.
-Basaldosistest/Simulation
Da es sich um eine geplante OP handelte, hatte ich Zeit, im Vorfeld an zwei Tagen einen Basaldosistest durchzuführen bzw. die Krankenhaussituation gewissermaßen zu simulieren. Wie für den OP-Tag geplant, nahm ich die letzte Mahlzeit am Vorabend um 23 Uhr ein, spritzte meine üblichen Basaldosen und nahm die nächste Mahlzeit dann erst am frühen Nachmittag ein. Den Vormittag verbrachte ich mit einem Buch auf dem Sofa liegend und kontrollierte den BZ-Verlauf engmaschig. Der Blutzucker blieb unter diesen Voraussetzungen sehr stabil, was mir Sicherheit für den Blutzuckerverlauf am OP-Tag gab.
-Verantwortung übernehmen
Auf den Medikamentenplan im Aufklärungsbogen schrieb ich mit Datum und Unterschrift: „Das Diabetesmanagement übernehme ich selbstständig, sobald ich dazu wieder in der Lage bin.“ So stellte ich nicht nur mündlich, sondern auch schriftlich klar, dass ich mir das Diabetesmanagement nicht aus der Hand nehmen lasse. Natürlich gab ich meine üblichen Insulindosen im Medikamentenplan an, aber stellte ganz klar, dass ich das in eigener Verantwortung manage. Entsprechend brachte ich das notwendige Insulin, Pens, Messgerät, Ersatzpen, Ersatzsensor etc. mit.
-Früher OP-Termin, Beruhigungsmittel, BZ-Kontrolle FGM
Das Gespräch mit der Anästhesie dagegen war sehr positiv. Ich erhielt wunschgemäß den ersten OP-Termin am Morgen um 8 Uhr, um lange „Nüchternphasen“ zu vermeiden. Um schon während der OP-Vorbereitung einen Blutzuckeranstieg durch Aufregung/Stress zu vermeiden, wurde, ebenfalls wunschgemäß, rechtzeitig ein Beruhigungsmittel verabreicht. Das Lesegerät des freeStyle libre kam zur BZ-Kontrolle mit in den OP, der Sensor durfte selbstverständlich am Körper verbleiben. Die „höhere“ Blutzuckereinstellung zwischen 140 und 180 mg/dl am OP-Tag wurde sachlich besprochen und von der Anästhesie befürwortet.
-Kompetente Hilfe in Anspruch nehmen
Am OP-Tag begleitete mich verabredungsgemäß eine Freundin, die selber eine erfahrene Typ 1erin ist. Nach der OP zurück auf Station übernahm sie die Überwachung des Blutzuckers, bis ich wieder voll ansprechbar war. Das war nicht nur eine wertvolle Beruhigung für mich, sondern auch eine Entlastung für das Krankenhauspersonal. Solange man nicht selber gucken kann, welche Medikamente (unabhängig vom Diabetes) verabreicht werden ist es sehr beruhigend, wenn jemand nachguckt und ggf. mal eben schnell googeln kann. Tatsächlich erhielt ich einmal versehentlich die Pillendose einer anderen Patientin, aber das merkte ich glücklicherweise dann schon wieder selbst.
-Individuelle Hinweise zum Diabetes-Management
Trotz aller Erfahrung, trotz aller Risikoabwägung, Unsicherheiten bleiben. Für die Zeit, in der ich mein Diabetesmanagement nicht selbstständig durchführen konnte, hatte ich (für meine begleitende Freundin bzw. im Notfall auch für das Krankenhauspersonal), schriftlich Hinweise gegeben, die im Bedarfsfall eine Behandlung „in meinem Sinne“ und aus meiner langjährigen Erfahrung heraus ermöglichen sollten.
-Wissen, Respekt und Dankbarkeit
Die Krankenschwestern waren durchweg alle freundlich und sehr hilfsbereit. Bis auf die morgendliche Frage nach dem Blutzucker, bei der ich nur den mit meinem libre gemessenen Wert angeben musste, ließen sie mich wunschgemäß bezüglich meines Diabetesmanagements in Ruhe. Im Gegenteil, es gab sogar interessierte Fragen bezüglich modernen technischen Möglichkeiten, die ich gerne beantwortete. Selbstverständlich verhielt ich mich kooperativ und freundlich, nahm Rücksicht auf Mitpatientinnen, Krankenschwestern und den Ablauf im Krankenhaus – leider, so musste ich es beobachten, auch nicht immer selbstverständlich. Die entsprechende medizinische Nachsorge nahm ich sorgfältig in Anspruch.
-Auf den eigenen Körper hören
Die OP verlief ohne Komplikationen, nach 5 Tagen im Krankenhaus wurde ich entlassen, nach nur zwei Wochen Erholung zu Hause kehrte ich, ohne Wundheilungsstörung oder sonstigen Folgen, an meinen Arbeitsplatz zurück. Das „Abenteuer: Erste Operation mit Diabetes“ hatte ich gut überstanden. Ich wünsche allen DiabetikerInnen ähnlich gute Erfahrungen im Krankenhaus. Und man selber dafür eine Menge tun – gerade bei einer geplanten OP! Einige Monate später wurde ich ganz kurzfristig und ungeplant wegen einer Blinddarmentzündung noch einmal operiert. Auch dieser unvorhergesehene Eingriff, im selben Krankenhaus – meine Daten lagen also glücklicherweise dort vor und ich konnte auf meine Erfahrungen zurückgreifen – verlief ohne Probleme. Fazit: Vielleicht hatte ich einfach nur Glück – Aber mein Tipp: Augen auf bei der Wahl des Krankenhauses (wenn möglich), “fünfe gerade sein lassen” bei der BZ-Einstellung, Selbstbewusst bleiben und ALLE erdenklichen HILFEN in Anspruch nehmen!
Danke für deinen Kommentar. Wie du in meinem Artikel lesen konntest, haben mich meine Erfahrung auch schlauer gemacht. Die OP’s 2002 und 2003 habe ich ebenfalls sehr selbstbewusst gemanagt. Und beim Reha-Aufenthalt im vergangenen Jahr habe ich mir das Heft auch nic
ht aus der Hand nehmen lassen. Denn, niemand kennt meinen Körper und meinen Diabetes besser als ich.