Vor ein paar Jahren war es noch ein Traum, sich nicht ständig in den Finger piksen zu müssen, um den Blutzuckerwert zu erfahren. Inzwischen sind wir in der Diabetestechnologie deutlich weiter – doch Dr. Andreas Thomas klärt auf, ob es irgendwann ganz ohne Blut gehen wird.
Den Blutzucker „unblutig“ messen zu können, sich zu dessen Ermittlung nicht mehr stechen zu müssen, das war in der Vergangenheit einer der wichtigsten Wünsche von Patienten mit Diabetes. Das war verständlich, bedeutet die übliche Blutzuckermessung doch, sich jährlich 2000- bis 2500-mal selbst verletzen zu müssen. Ein Kind, welches mit 3 Jahren Diabetes bekam, muss sich so bis zu seinem Eintritt in das Erwachsenendasein ca. 35.000-mal stechen, allein nur zur Blutzuckerkontrolle.
Weniger blutige Messungen
Seit geraumer Zeit, speziell seit der Kostenerstattung für die kontinuierliche Glukosemessung (CGM) in Deutschland (seit September 2016), lässt sich die Zahl der blutigen Messungen einschränken, falls der Glukosesensor selten oder sogar gar nicht mit einer Blutzuckermessung kalibriert werden muss (das betrifft das FreeStyle Libre von Abbott und den Dexcom G6 von Dexcom). Der Patient muss sich nur einmal beim Setzen des Glukosesensors stechen, danach ist das während der Liegezeit des Sensors (je nach Typ zwischen 7 und 14 Tagen) nur noch notwendig, wenn der Sensorwert nicht plausibel erscheint, sich ggf. eine Unterzuckerung anbahnt oder auftritt usw. Ist der Wunsch nach einer vollkommen unblutigen Glukosemessung damit erfüllt? Sicher nicht, denn sich überhaupt nicht mehr stechen zu müssen, ist besser, als es ab und zu noch tun zu müssen.
Bei den Blutzuckerteststreifen und den für einige Tage verwendbaren Glukosesensoren erfolgt die Messung über eine biochemische Reaktion auf dem Teststreifen bzw. der Sensorelektrode. Diese Messmethode benötigt Probenmaterial, also Blut oder zwischenzelluläre Flüssigkeit. Man muss das Blut gewinnen oder den Glukosesensor unter die Haut schieben. Anders ist das bei der „unblutigen“ Messung mithilfe physikalischer Methoden. Diese benötigen kein Probenmaterial. Man führt der Haut und dem darunterliegenden Gewebe Energie zu, indem man z.B. einen Lichtstrahl darauf richtet, ein elektromagnetisches Feld anlegt usw. Die verschiedenen Moleküle im Gewebe, Wasser, Eiweiß, aber eben auch Glukose nehmen einen Teil der eingebrachten Energie auf und werden dadurch angeregt. Nach kurzer Zeit geben sie die Energie wieder ab.
Wie die Glukosekonzentration bestimmt wird
Nun gibt es verschiedene Möglichkeiten, die Wechselwirkung zwischen der eingestrahlten Energie und den Glukosemolekülen zu messen und daraus abzuleiten, wie viel Glukose vorhanden ist, also die Glukosekonzentration zu bestimmen. Betrachten wir, der Einfachheit halber, einen Lichtstrahl, der im infraroten Wellenlängenbereich liegen muss, damit er auch in Haut und Gewebe eindringt. Ein ganz bestimmter Teil des Lichts (charakteristische Wellenlängen) wird von den Glukosemolekülen aufgenommen (absorbiert). Betrachtet man anschließend das Spektrum (d.h. die Darstellung eines Wellenlängenbereichs), so lässt sich ein Signal für die Absorption des Lichts durch die Glukosemoleküle erkennen (Abb. 1). Leider wird dieses Signal auch von anderen Molekülen überlagert, zum Beispiel Wasser (in Abb. 1 ebenfalls eingezeichnet). Durch Auswertung der Signalverhältnisse in den einzelnen Wellenlängenbereichen kann die Menge der Glukosemoleküle, also die Glukosekonzentration ermittelt werden.
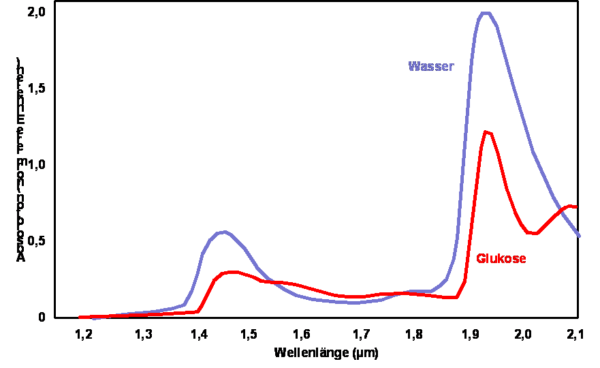
Leider ist das nicht einfach, denn sowohl der eindringende Lichtstrahl als auch das Signal werden auf ihrem Weg im Gewebe beeinflusst: Sie werden zu einem gewissen Anteil von anderen Molekülen absorbiert und an diesen gestreut. Wäre das Gewebe ein Medium wie z.B. klares Wasser, so ließe sich die Glukosekonzentration relativ einfach berechnen. Das Gewebe ist aber sehr komplex, durchzogen von Blutgefäßen, Nerven usw. Das macht eine genaue Analyse der Messung schwierig und begrenzt damit die Messgenauigkeit (Abb. 2).
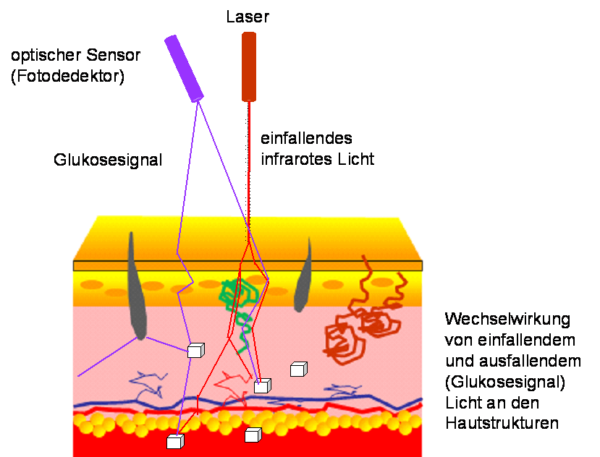
Ist eine „unblutige“ Messung deshalb unmöglich? Nein, hochsensible optische Sensoren aus Verbindungshalbleitern und schnelle Prozessoren mit hoher Rechenkapazität zur Analyse des Signals sind im Prinzip verfügbar, aber eben nicht für einen geringen Preis. Und dann spielt noch eine Rolle, dass die Anwendung des „unblutigen“ Messsystems sicher sein muss, egal ob damit kontinuierlich oder nur ab und zu gemessen wird. Wenn es zum Beispiel eine Rolle spielt, wie stark der Finger auf einem Sensorfeld aufgelegt wird oder wie die Beschaffenheit der Hautoberfläche ist, dann ist die sichere Anwendung gefährdet.
So geht es weiter
Im Rahmen meiner Beiträge für die Blood Sugar Lounge wird zukünftig immer wieder einmal über Lösungen für die „unblutige“ Messung berichtet, denn nach wie vor gibt es da eine Reihe von Entwicklungen. Als wir Anfang dieses Jahres im Rahmen einer internationalen Arbeitsgruppe dazu eine Analyse vornahmen, kamen wir auf 28 Projekte. Auch die Apple Watch 7 befindet sich darunter, bereits angekündigt und nun doch nicht in der Realisierung. Andere wenige Projekte besitzen sogar ein CE-Kennzeichen. Seid also gespannt!
Mehr von Dr. Andreas Thomas könnt ihr hier lesen: Die Vielfalt der Diabetestechnologie


Kurze Frage dazu, ist das die transkutane Serummessung die Doktor Hamer sich irgendwann zwischen 1970 und 1990 patentieren lassen hatte? Und noch etwas, die blutigen MessMethoden berücksichtigen ja nicht dass an unterschiedlichen Stellen im Körper unterschiedliche blutzuckerwerte gemessen werden. 6 millimol pro Liter unterschied sind ja keine Kleinigkeit. Wie sieht das hier aus?