Auf dem AID-Markt hat sich etwas getan: Seit kurzem kann mit dem Algorithmus DBLG1 von Diabeloop ein neues Hybrid-AID-System verordnet werden, das mit der Insulinpumpe Accu-Chek Insight und dem Sensor Dexcom G6 läuft. Gaby erzählt die Einzelheiten.
Es ist eine ausgesprochen erfreuliche Nachricht, dass der Branchenprimus Roche Diabetes Care aus Mannheim nun auch ein AID-System (AID: Automatisierte Insulin-Dosierung) in Deutschland auf den Markt bringt. Das Besondere dabei: Dieses AID-System ist sozusagen „auf Lager“ und kann bereits verordnet werden. Das liegt an den Bausteinen, aus denen sich das AID-System zusammensetzt, denn es handelt sich um ein kombiniertes Gemeinschaftsprodukt von drei verschiedenen Unternehmen:
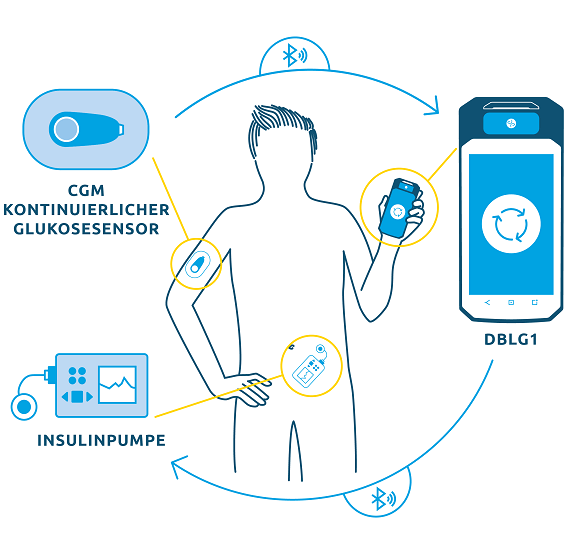
Roche bringt die Insulinpumpe Accu-Chek Insight in diese technologische Ehe. Dexcom steuert den CGM–Sensor bei (G6, zukünftig wahrscheinlich G7) und von Diabeloop, einem französischen Unternehmen, kommt das DBLG1-System. Das ist ein Handheld mit dem Algorithmus, der die Daten aus dem rtCGM-System erhält und während des Loop-Modus dann die Insulinpumpe Accu-Check Insight steuert.
Die Details
Hier ein paar weitere Details: Der Algorithmus von Diabeloop erhält die aktuellen Glukosewerte aus dem rtCGM-System und legt daraufhin die Insulinzufuhr fest. Dabei kalkuliert der Algorithmus die Differenz zum Glukosezielwert und passt die Basalrate sowie ggf. die Korrekturboli bzw. Mikroboli für die nächsten 30 Minuten an. Das aktive Insulin (das geschätzte im Körper zirkulierende Insulin aus Basalrate und Boli) und die Kohlenhydrat- bzw. Korrekturfaktoren werden dabei berücksichtigt und alle fünf Minuten neu berechnet, um die Insulinmenge anzupassen. Bei Bedarf reguliert der selbstlernende Algorithmus nicht nur die Basalrate, es wird auch zusätzlich Insulin infundiert – diese Insulindosen werden als Mikroboli bezeichnet.
Zu Beginn der Nutzung des Systems werden folgende Werte eingegeben: Körpergewicht, Tages-Gesamt-Insulindosis, die typische Mahlzeiten-Größe (in Gramm Kohlenhydrate) und die Sicherheitsbasalrate. Weitere veränderbare Parameter sind unter anderem der Glukosezielwert (100-130 mg/dl bzw. 5,6-7,2 mmol/l) und die Hypoglykämiegrenze (60-85 mg/dl bzw. 3,3-4,7 mmol/l). Der Algorithmus hat eine „Auto-Learning-Funktion“ und lernt wöchentlich aus den Glukoseverläufen nach den Mahlzeiten und von wiederkehrenden physiologischen Reaktionen. Auf diese Weise wird die Insulininfusion in Bezug auf das Mahlzeitenverhältnis (KH-Faktor), Insulinempfindlichkeit und Basalrate dem Nutzer stetig angepasst.
So funktioniert’s
Die Berechnung der Insulindosis erfolgt durch einen sogenannten „MPC-Algorithmus“, der von dem bekannten Mathematiker und Informatiker Roman Hovorka aus Cambridge, UK, entwickelt wurde. Ausgehend von dem Gesamttagesinsulinbedarf als Ausgangsbedingung beim Start der Nutzung des DBLG1 werden die Informationen aus den Glukoseverläufen zur Insulindosierung sowie die Tagesdynamik (der letzten 7 Stunden) für die Optimierung der Parameter verwertet und in die Entscheidung über die Insulindosierung einbezogen. Der Algorithmus in dem DBLG1-System ist aktuell noch die erste Generation, eine weitere ist jedoch bereits in der klinischen Entwicklung.
Von einer hohen Bedeutung sind Fragen zur Sicherheit bei der Nutzung von AID-Systemen, vor allem, wenn sie sich auf Situationen beziehen, die im Alltag schnell mal auftreten können: Was passiert z.B. bei einer Unterbrechung der Kommunikation zwischen den Teilen des Systems, wenn man das Handheld im Badezimmer liegen lässt und in die Küche geht? Hier sind Sicherheiten eingebaut: Wenn das System nach 30 Minuten in den Open Loop schaltet und nicht mehr die CGM-Daten für die Berechnung der Insulininfusion nutzen kann, dann infundiert das System zwar weiter Insulin, aber mit der sogenannten Sicherheitsbasalrate und nicht mit der Start-Basalrate.
Die Kostenerstattung
Spannend ist natürlich auch die Frage nach der Kostenerstattung. Auch wenn das System noch nicht im Hilfsmittelkatalog gelistet wurde (der Antrag läuft), sind offenbar schon einige Krankenkassen bereit, die Kosten zu übernehmen, und das DBLG1-System kann für Erst- oder Folgeversorgungen zusammen mit Accu-Chek Insight verordnet werden. Übrigens: Die nun ausgelieferte Insight-Insulinpumpe stellt die neueste Generation der Pumpe dar. Die ersten Erfahrungen mit dem DBLG1-System in klinischen Studien waren positiv und zumindest besser als die mit einem anderen AID-System, als dieses in den USA auf den Markt kam (in Deutschland wurde später eine andere Version ausgeliefert).
Insgesamt lässt sich sagen, dass dieses AID-System mit DBLG1 wohl weniger arbeitsintensiv für den Nutzer ist als ein DIY-AID-System (DIY: Do it yourself). Es könnte deshalb eine konkrete Entlastung für den Alltag mit Diabetes sein. Wie gut Nutzer mit diesem neuen AID-System im Alltag zurechtkommen, wird auch davon abhängen, welche Patientengruppen dies nutzen werden: eher diejenigen, die schon viel Erfahrung mit CGM-Systemen, Pumpen und AID-Systemen mitbringen und möglicherweise sogar selbstgebaute Systeme (DIY-AID-Systeme) nutzen? Oder eher neue AID-User?

„Neueinstellungen“ von Patienten (mit einem neumanifestierten Diabetes) sollten aber nicht gleich mit einem solchen System erfolgen. Ohne ein tieferes Verständnis für eine komplexe Therapieoption kann es schwierig werden, im Notfall wieder auf eine „manuelle“ Insulintherapie umzuschalten. Andererseits könnte es sein, dass sich „naive“ Patienten eher auf das System einlassen und ihm vertrauen als erfahrene (und skeptischere) Patienten. Zum Einstieg könnte es sinnvoll sein, die verschiedenen Komponenten des Systems stufenweise zu aktivieren, damit man nicht zu viel auf einmal beherrschen muss.
Ein Schritt in die Zukunft
Vielleicht hilft diese Neueinführung ja auch generell dabei, einen kräftigen Schritt nach vorne zu kommen, wenn es um die Erstattung von Kosten für die Schulung beim Einsatz von CGM- und AID-Systemen geht. Die Krankenkassen machen es sich ein wenig zu einfach, wenn sie glauben, die intensive Betreuung und Begleitung von Patienten mit Typ-1-Diabetes geschieht mal eben so nebenbei. Eine umfangreiche Schulung eines jeden Patienten ist deshalb unabdingbar, damit er oder sie sicher lernt, mit einem CGM-System umzugehen, akute Entgleisungen seiner Stoffwechseleinstellungen zu verhindern und ein gutes Maß an Lebensqualität zurückzugewinnen.
Claudia stellt beide genannten Hilfsmittel vor:




Stimmt das denn? “Die Berechnung der Insulindosis erfolgt durch einen sogenannten „MPC-Algorithmus“, der von dem bekannten Mathematiker und Informatiker Roman Hovorka aus Cambridge, UK, entwickelt wurde.” Ich dachte, Diabeloop basiert zu großen Teilen auf OpenAPS, das ist allerdings auch MPC (Scott Leibrand, Dana Lewis).
Hallo Christoph, ich habe mich wegen deiner Frage einmal mit Gabriele (Autorin des Artikels) in Verbindung gesetzt und hier eine Antwort für dich – beantwortet das deine Frage? 🙂
-> Algorithmen sind ja erstmal nichts anderes als schrittweise Handlungsvorschriften und bestehen aus vielen definierten Einzelschritten.
Nun ist der ursprüngliche MPC-Algorithmus (Produkt-Name CampAPX) tatsächlich von einer Forschergruppe in Cambridge unter der Leitung von Roman Hovorca entwickelt worden und wird in Europa eingesetzt. Dieser ist aber dann nicht in Stein gemeisselt, sondern kann und wurde auch von der OpenAPS-Community weiter entwickelt, was ja auch durchaus im Sinne der Sache ist.
Diabeloop ist nun über den MPC-Algorithmus hinausgegangen, um seine Software selbstlernend zu gestalten und analysiert mithilfe von Tools für künstliche Intelligenz die Glukosedaten der letzten zwei Wochen. Diese retrospektive Analyse vergleicht die CGM-Profile aus der Glukoseregulierung, z.B. wenn Glucose zu den Mahlzeiten steigt oder fällt.
Warum ist die CamAPS App denn nicht in der Kombination mit der Insight Pumpe verfügbar? Worin liegt der Vorteil des Diabeloop im Vergleich zum CamAPS Algorithmus? Letzterer scheint sehr viel flexibler zu sein.